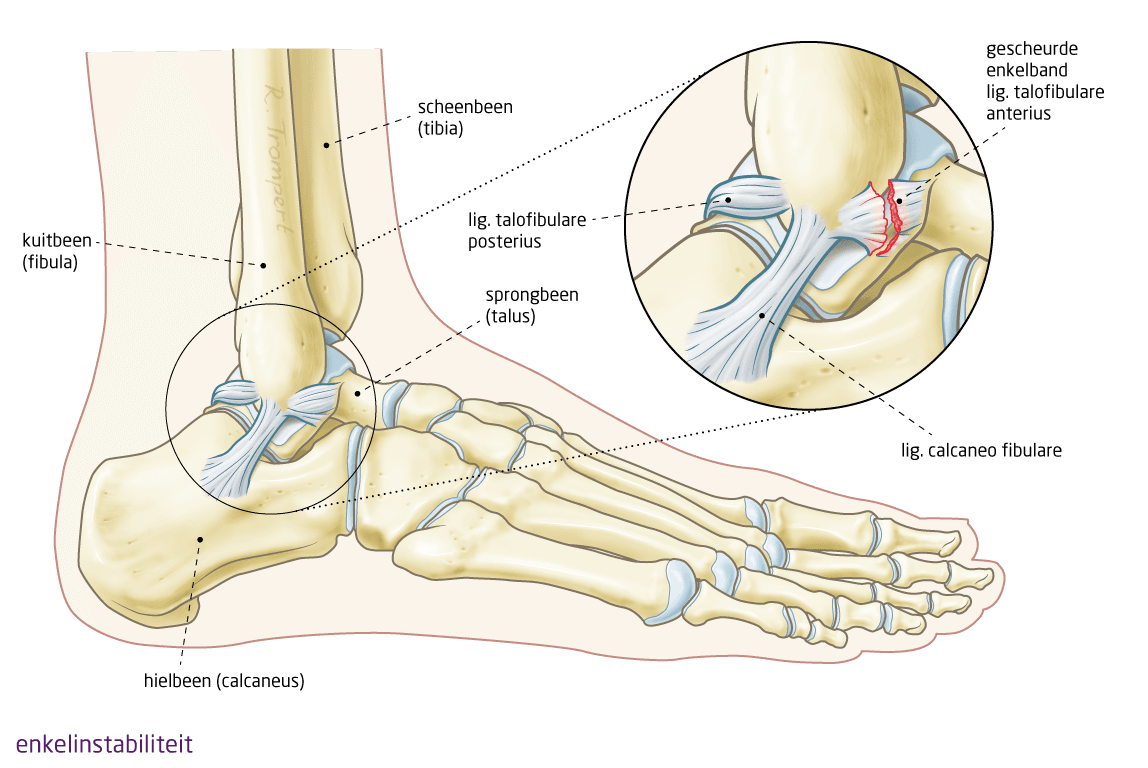
Het enkelgewricht bestaat uit drie botten: het scheenbeen, het kuitbeen en het sprongbeen. Deze drie botten worden verstevigd door enkelbanden. Vooral de enkelbanden aan de binnen- en buitenkant van de enkel, tussen het scheen- en kuitbeen zorgen voor stabiliteit van het enkelgewricht. Wanneer de enkel niet voldoende verstevigd is aan de zijkanten en de neiging heeft om naar binnen of buiten te zwikken, spreekt men van enkelinstabiliteit.
Instabiliteit van de enkel ontstaat vaak door verstuiking van de enkel. Wanneer de enkel omzwikt, waarbij vaak de voet naar binnen klapt en de enkel naar buiten, kan dit ernstige schade veroorzaken aan de enkelbanden. De enkelbanden kunnen uitrekken of scheuren. Wanneer de enkelbanden vervolgens niet goed herstellen dan kan de enkel instabiel worden. Ook kan de enkel door pijnklachten instabiel aanvoelen zonder dat de enkelbanden beschadigd zijn.
Enkelinstabiliteit hangt niet samen met een bepaalde levensfase. Iedereen, jong of oud, kan zijn/haar enkel verzwikken en hierdoor een instabiele enkel krijgen.
De symptomen van een instabiele enkel zijn; regelmatig door je enkel gaan of het gevoel hebben er doorheen te gaan, pijnklachten en zwelling. Meestal verdwijnen deze klachten vanzelf. Wanneer men de enkel vaker verzwikt is de kans op schade groter. Er kan dan o.a. kraakbeenschade ontstaan, dit kan op lange termijn zorgen voor artrose van de enkel.
Bij chronische enkelinstabiliteit is er langdurig sprake van een instabiele enkel. Symptomen hiervan zijn o.a. het zeer makkelijk verzwikken van de enkel zelfs op harde en vlakke ondergronden.
De orthopedisch chirurg bespreekt met de patiënt de klachten. Ook wordt de (medische) voorgeschiedenis van de patiënt besproken. De combinatie van de klachten en het lichamelijke onderzoek geeft een goed beeld van de aandoening.
De stabiliteit van de enkel wordt met specifiek lichamelijk onderzoek getest. Meestal worden er röntgenfoto’s genomen om een breuk van de enkel uit te kunnen sluiten. In specifieke gevallen kan een CT-scan of MRI-scan gemaakt worden.